Cirurgia Bariátrica
A cirurgia bariátrica e metabólica, também conhecida como cirurgia da obesidade, popularmente, redução de estômago, reúne técnicas com respaldo científico, destina-se ao tratamento da obesidade mórbida e ou obesidade grave e das doenças associadas ao excesso de gordura corporal ou agravadas por ele .
O conceito de cirurgia bariátrica foi incorporado há cerca de dez (10) anos pela importância de estudos científicos demonstrando que os órgãos envolvidos na cirurgia produziam substâncias hormonais e que a cirurgia na verdade alterava esse equilíbrio hormonal inicial de uma maneira benéfica ao paciente obeso, seja na perda de peso, seja no controle e até na cura de doenças, como o diabetes, pressão alta, colesterol e outras.
As cirurgias diferenciam-se pelo mecanismo de funcionamento. Existem três procedimentos básicos em cirurgia bariátrica e metabólica, que podem ser feitas: cirurgia aberta, por videolaparoscopia, robótica e mais atualmente (ainda em protocolo de estudo) confortável por procedimento endoscópico, teoricamente menos invasiva, mais confortável ao paciente, mas que ainda não se sabe de fato o alcance de seus resultados em perda de peso e em perfil de paciente.
Os procedimentos são didaticamente divididos e classificados em:
Restritivos são procedimentos que diminuem a quantidade de alimentos que o estômago é capaz de receber, restringem a quantidade e induzem a sensação de saciedade precoce.
Existem cirurgias que são procedimentos puramente restritivos, que não alteram a fome do paciente. Procedimentos que são restritivos e metabólicos, pois além de induzir à saciedade precoce, reduzem também o grau de fome.
Disabsortivas: são cirurgias que teoricamente alteram pouco o tamanho e a capacidade do estômago em receber alimentos. Alteram drasticamente a absorção dos alimentos e são rápidos como cirurgias de By-Pass ou cirurgias de desvio intestinal.
Na verdade, são cirurgias que por causarem um grande desvio intestinal, por reduzirem o tempo do alimento no trânsito pelo intestino delgado, reduzem a capacidade de absorção do mesmo, com isso, por diminuição de absorção acabam induzindo ao emagrecimento.
As cirurgias disabsortivas podem ser também puramente intestinais, ou seja, não alteram o tamanho do estômago (hoje em dia em desuso) ou também pode acrescentar uma parte metabólica, ao se realizar também uma parte gástrica ao procedimento intestinal, deixando de ser puramente disabsortiva. São cirurgias em que o paciente deve estar ciente da necessidade e da importância do controle das vitaminas.
Técnicas mistas: são consideradas as cirurgias de ouro, são cirurgias que apresentam índices de satisfação, excelente controle das doenças associada, excelente manutenção do peso perdido a longo prazo. São as cirurgias mais realizadas no Brasil e no mundo. Essa técnica causa uma restrição na capacidade de receber o alimento pelo estômago que se encontra pequeno e possui um desvio curto do intestino com discreta má absorção de alimentos. E conhecida como cirurgia de by-pass gástrico ou cirurgia de Fobi-Capella.
Quem Pode Fazer (cirurgia bariátrica é para você?)
O maior benefício da cirurgia bariátrica e metabólica, além da perda de peso é a remissão das doenças associadas à obesidade, como diabetes e hipertensão (entre outras), diminuição do risco de mortalidade, aumento da longevidade e melhoria na qualidade de vida.
Com o desenvolvimento das novas tecnologias, da videolaparoscopia e da associação de novas drogas anestésicas os riscos hoje de uma cirurgia bariátrica são menores que uma cesariana, menores que um parto normal.
Entretanto, apesar de baixos, riscos existem em qualquer procedimento cirúrgico e por essa razão, deve ser feito em hospital com estrutura adequada e por médicos habilitados e com experiência comprovada. Os profissionais do CAD.RS estão capacitados para realizarem estas cirurgias.
Saiba Mais sobre Cirurgia Bariátrica:
Cirurgia Bariátrica e tratamento da obesidade
Cirurgia Bariátrica, tire todas as suas dúvidas aqui!
Cirurgia Bariátrica o papel do ginecologista e endocrinologista
Qual impacto da obesidade em pacientes com artrose no joelho?
Calcule seu IMC
A indicação cirúrgica deve ser baseada na análise de quatro critérios:
- IMC – Índice de massa corporal
- Idade
- Doenças associadas (hipertensão arterial, diabetes, entre outras)
- Tempo de doença
Em relação ao índice de massa corpórea (IMC)
- IMC acima de 40 kg/m² , independentemente da presença de comorbidades.
- IMC entre 35 e 40 kg/m² na presença de comorbidades.
- IMC entre 30 e 35 kg/m² na presença de comorbidades que tenham obrigatoriamente a classificação “grave” por um médico especialista na respectiva área da doença.
É também obrigatória a constatação de “intratabilidade clínica da obesidade” por um endocrinologista
Em relação à idade
- Abaixo de 16 anos: exceto em caso de síndrome genética, quando a indicação é unânime, o Consenso Bariátrico recomenda que, nessa faixa etária, os riscos sejam obtidos por 2 cirurgiões bariátricos e pela equipe multidisciplinar. Uma operação deve ser consentida pela família ou responsável legal e estes devem acompanhar o paciente no período de recuperação.
- Entre 16 e 18 anos: sempre que houver indicação e consenso entre a família ou o responsável pelo paciente e a equipe multidisciplinar.
- Entre 18 e 65 anos: sem restrições quanto à idade.
- Acima de 65 anos: avaliação individual pela equipe multidisciplinar, considerando risco cirúrgico, presença de comorbidades, expectativa de vida e benefícios do emagrecimento.
Em relação ao tempo da doença
Apresentar Índice de Massa Corporal (IMC) estável há pelo menos 2 anos e comorbidades em faixa de risco além de ter realizado tratamentos convencionais prévios. Além disso, ter tido insucesso ou recidiva do peso, verificados por meio de dados colhidos do histórico clínico do paciente.
Contraindicações
As hipóteses abaixo configuram que o paciente não pode ser submetido a procedimentos cirúrgicos para controle da obesidade:
- Limitação intelectual significativa.
- Pacientes sem suporte familiar adequado.
- Quadro de transtorno psiquiátrico não controlado, incluindo uso continuo de álcool ou drogas ilícitas.
- No entanto, quadros psiquiátricos graves, alcoólatras e adictos sob controle não são contra indicativos à cirurgia.
- Doenças genéticas.
Cirurgia Bariátrica – Técnicas Cirúrgicas
Bypass Gástrico (gastroplastia com desvio intestinal em “Y de Roux”)
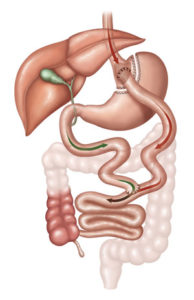
Estudado desde a década de 60, o By-Pass gástrico é a técnica bariátrica mais praticada no Brasil, correspondendo a 75% das cirurgias realizadas, devido a sua segurança e, principalmente, sua eficácia. O paciente submetido à cirurgia perde de 70% a 80% do excesso de peso inicial. Nesse procedimento misto, é feito o grampeamento de parte do estômago, que reduz o espaço para o alimento, e um desvio do intestino inicial, que promove o aumento de hormônios que dão saciedade e diminuem a fome. Essa somatória entre menor ingestão de alimentos e aumento da saciedade é o que leva ao emagrecimento, além de controlar o diabetes e outras doenças, como a hipertensão arterial.
Uma curiosidade: a costura do intestino que foi desviado fica com formato parecido com a letra Y, daí a origem do nome. Roux é o sobrenome do cirurgião que criou a técnica.
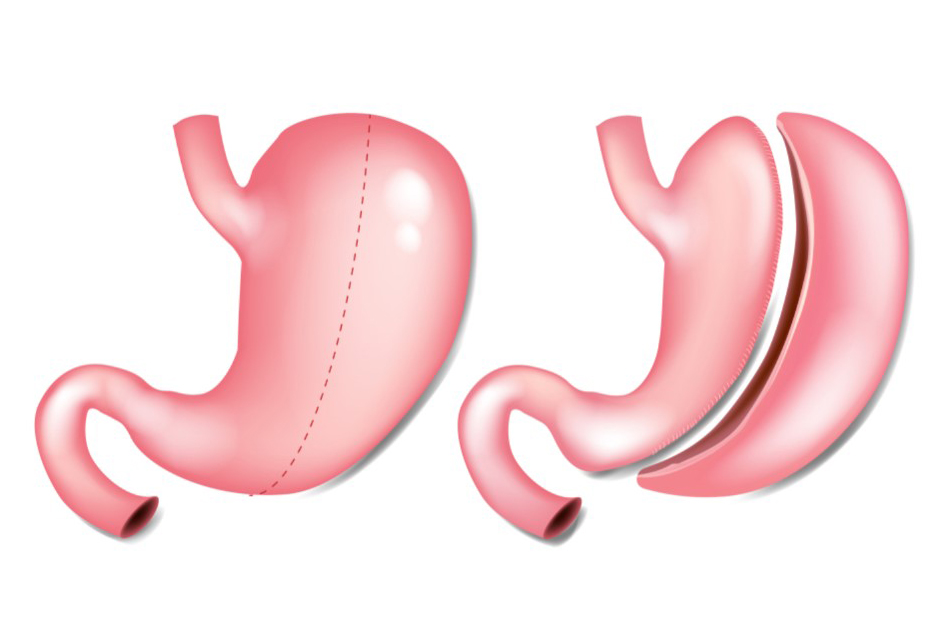
Gastrectomia Vertical
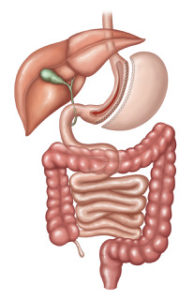
Também conhecida como cirurgia de Sleeve ou Gastrectomia em manga de camisa. Esse procedimento é considerado restritivo e metabólico e nele o estômago é transformado em um tubo, com capacidade de 80 a 100 mililitros (ml).
Essa intervenção também provoca uma boa perda de peso, comparável à do By-Pass gástrico.
É um procedimento que já é feito há mais de 20 anos, tem boa eficácia sobre o controle da hipertensão e de doenças dos lipídeos (colesterol e triglicérides).
Atualmente vem crescendo muito o número de cirurgiões que acreditam nos resultados desta técnica, inclusive para controle do diabetes. Estima-se que em pouco tempo será a cirurgia mais feita no Brasil e no mundo.
O preparo pré-operatório otimiza a segurança e os resultados da cirurgia bariátrica e metabólica. Solicita-se ao paciente que se esforce para perder um pouco de peso antes da cirurgia, pois alguns quilos a menos podem oferecer melhores condições à anestesia geral e à cirurgia.
Nessa fase, também é obrigatório o preenchimento do documento Consentimento Informado, no qual o paciente reconhece estar devidamente informado sobre os benefícios e riscos da cirurgia.
O paciente deve realizar uma série de exames, como endoscopia digestiva, ultrassom abdominal e exames laboratoriais, além de passar em consulta com os profissionais obrigatórios: cirurgião, cardiologista, psiquiatra, psicólogo e nutricionista.
O paciente deve fazer consultas e exames laboratoriais periódicos depois da cirurgia bariátrica, conforme o tipo de cirurgia e as rotinas estabelecidas pela equipe responsável. Em caso de comorbidades, elas devem ser acompanhadas por profissionais especialistas nessas doenças. Por exemplo: hipertensão arterial consulta com o Cardiologista, diabetes com Endocrinologista.
Como toda a cirurgia tem riscos, a cirurgia bariátrica e metabólica também tem, como infecções, tromboembolismo (entupimento de vasos sanguíneos), deiscências (separações) de suturas, fístulas (desprendimento de grampos), obstrução intestinal, hérnia no local do corte, abscessos (infecções internas) e pneumonia. Além disso, sintomas gastrointestinais podem aparecer após a refeição. Os pacientes predispostos a esses efeitos colaterais devem observar certos cuidados, como reduzir o consumo de carboidratos, comer mais vezes ao dia – pequenas quantidades –, e evitar a ingestão de líquidos durante as refeições.
Depois da realização da cirurgia bariátrica e metabólica, recomenda-se ao paciente atividade física e complemento vitamínico.
Os pacientes que fizeram a cirurgia Bariátrica e Metabólica abertas, recomenda-se ainda o uso da faixa abdominal.
Para o paciente da cirurgia Bariátrica e Metabólica é fundamental o acompanhamento da equipe multidisciplinar antes e depois da cirurgia.
A equipe pode ser formada por: Nutricionista ou Nutrólogo, Psicólogo ou Psiquiatra, Clínico Geral, Endocrinologista, Cardiologista, Pneumologista, Endoscopista.
ACOMPANHAMENTO NUTRICIONAL
O nutricionista tem papel fundamental no acompanhamento do paciente rumo à cura da obesidade. Esse profissional deverá prestar toda a orientação necessária para a dieta líquida depois da cirurgia, sua evolução para a pastosa e, finalmente, sua transição definitiva para a alimentação normal.
O paciente deverá aprender a comer pouco e bem, várias vezes ao dia, e optar por alimentos pouco calóricos e com alto teor vitamínico, abandonando hábitos nocivos.
A reeducação alimentar ajudará não só a perder peso, mas também a mantê-lo em patamares adequados por toda a vida. O paciente não está proibido de consumir doces, refrigerantes ou outras guloseimas de vez em quando, porém esses alimentos não devem fazer parte de sua rotina e a quantidade deve ser controlada.
O foco do acompanhamento psicológico deve ser sempre preventivo e educativo. É necessário considerar o aparecimento de novos fatores de estresse, como ansiedade, ciúmes do parceiro, desejo de liberdade etc., após a cirurgia.
Assim como o acompanhamento nutricional e psicológico, o clínico também é e deve fazer parte da vida do paciente após a realização da cirurgia bariátrica e metabólica.
Além disso, o paciente pode criar expectativas que não serão atingidas com a perda de peso, simplesmente porque dizem respeito a certas frustrações ou imaturidade diante da vida.
Doença
Obesidade
A obesidade é o resultado do acúmulo excessivo de gordura que supera os padrões físicos do corpo. Segundo o Instituto Nacional de Saúde (EUA), o aumento de 20% ou mais acima de seu peso ideal é um sinal de que o peso em excesso pode se tornar prejudicial à saúde.
A obesidade tem aumentado dramaticamente no Brasil nas últimas décadas. Ela é simultaneamente uma doença e um fator de risco para outras doenças, como hipertensão e o diabetes.
Os hábitos de vida contemporânea favorecem o consumo exagerado de alimentos de alto valor calórico, mas com pobre qualidade nutricional. Essa ingestão excessiva também pode ser desencadeada por transtornos de compulsão alimentar.
O sedentarismo é outra causa indutora da obesidade. É necessário tentar incluir atividades físicas regulares na rotina diária. O gasto energético vem diminuindo com os confortos da vida moderna, como controles remotos de TV, elevadores, automóveis, escadas rolantes etc.
Pesquisas mostram a relação entre herança genética e obesidade. Normalmente, pais com peso normal têm em média 10% dos filhos obesos. Quando um dos pais é obeso, 50% dos filhos certamente o serão. E, quando ambos os pais são obesos, esse número pode subir para 80%.
Alterações nas funções das glândulas tireoide, suprarrenais e da região do hipotálamo também podem provocar a obesidade.
Apesar da relevância dos fatores genéticos no desenvolvimento da obesidade, essa situação pode ser evitada, a começar pela educação das crianças dentro de casa e na escola. Deve-se optar sempre por refeições e lanches saudáveis e, de preferência, não comprar alimentos industrializados e ricos em gordura. Doces, frituras, refrigerantes e até bebidas alcoólicas podem ser consumidos, mas em ocasiões específicas e sempre com moderação.
Além da alimentação saudável, rica em carnes magras, vegetais, frutas e massas integrais, deve-se manter a prática regular de exercícios físicos. Atividades como esportes coletivos, corrida, dança, caminhada e ciclismo, por exemplo, além de fazerem bem ao corpo, são fontes de prazer e socialização.
Existem muitas doenças associadas à obesidade.
Diabetes
De acordo com a Organização Mundial da Saúde (OMS), mais de 246 milhões de pessoas (cerca de 6% da população adulta mundial) sofrem de diabetes. No Brasil, estima-se que 11 milhões de pessoas tenham a doença.
A epidemia de diabetes tipo 2 está associada diretamente à obesidade. Estresse, hábitos alimentares não saudáveis e vida sedentária são as principais causas da incidência da doença. Pessoas com excesso de peso têm risco de desenvolver diabetes três vezes superior ao de pessoas com peso normal.
Problemas articulares
O excesso de peso causado pelo acúmulo de gordura no corpo sobrecarrega todo o organismo, mas a coluna vertebral é afetada de modo particular. Na pessoa obesa, o peso do corpo pressiona as vértebras e desgasta as articulações, podendo ocasionar hérnia de disco.
É comum o paciente sofrer com dores na coluna e nas articulações dos membros inferiores, como joelhos e tornozelos. Com a redução do peso corporal, é possível aliviar a carga sobre a estrutura óssea, suavizar as dores e minimizar a incidência de problemas articulares mais sérios.
Hipertensão arterial
O excesso de peso corporal está diretamente relacionado com a hipertensão arterial. Hábitos de vida não saudáveis, como sedentarismo e consumo exagerado de alimentos industrializados ricos em sal, ajudam a aumentar os níveis de pressão arterial.
Estudos demonstram que, com a redução do índice de massa corpórea, a cirurgia bariátrica tem impacto significativo na diminuição da circunferência abdominal, da pressão arterial, da frequência cardíaca e dos níveis de colesterol ruim (LDL), além de promover o aumento do bom colesterol (HDL).
Outras doenças
A condição de obesidade grave está associada também a outros problemas de saúde, como dificuldades respiratórias e apneia do sono, risco aumentado de embolia pulmonar por alterações da coagulação sanguínea e até alguns tipos de câncer (de útero, mama e intestino grosso, entre outros).
Deficiências de vitaminas e minerais também podem estar presentes na obesidade. Muitas pessoas não fazem refeições saudáveis, substituindo-as por comidas gordurosas e frituras, que não fornecem ao organismo os nutrientes necessários.
A primeira opção para se livrar do excesso de peso é o chamado tratamento clínico, que inclui dieta, exercícios, medicação e acompanhamento de endocrinologista e nutricionista. Também podem fazer parte da equipe um fisioterapeuta e um psicólogo. O objetivo é conscientizar o paciente da necessidade de trocar o sedentarismo e a má alimentação por hábitos de vida mais saudáveis que contemplem atividade física e dieta balanceada.
Nos casos em que a obesidade traz prejuízos à saúde e o tratamento clínico se mostra ineficaz, o tratamento cirúrgico deve ser considerado. O método é conhecido popularmente como “redução de estômago”, mas vai muito além. Existem vários tipos de cirurgias disponíveis e cabe ao médico apresentá-los ao paciente e recomendar o mais apropriado e seguro.
Tratamento endoscópico da obesidade
A aplicação da terapêutica endoscópica tem conquistado cada vez mais um papel importante no tratamento da obesidade. A intervenção é feita sem que seja preciso realizar nenhum tipo de corte.
Os resultados a curto prazo também figuram como um dos maiores benefícios dessa técnica. Existem casos em que o indivíduo consegue redução de até 50% do peso. A endoscopia para o tratamento da obesidade também preserva as funcionalidades do estômago, garantindo que a produção natural de hormônios não seja afetada. A técnica pode ser usada em pessoas que já passaram por outros procedimentos como, por exemplo, a própria cirurgia bariátrica. Para evitar retrabalho e complicações para o indivíduo, o médico especialista recorre ao procedimento endoscópico, desde que o perfil se encaixe. O tratamento endoscópico para obesidade é uma técnica segura, eficiente, rápida em sua realização e na recuperação. Por isso, pode constar na lista das alternativas mais eficazes existentes na atualidade.
Contraindicações
O tratamento endoscópico é mais prático e menos incômodo. Porém, assim como qualquer outro procedimento médico, existem restrições para a recomendação. Um dos fatores que mais pesam é a idade. Assim, não é indicado a pessoas obesas, com mais de 65 anos. Em seguida, estão listadas outras situações em que há contraindicação:
- Portadores de transtorno psiquiátrico considerado grave.
- Portadores de distúrbios alimentares como compulsão ou bulimia.
- Indivíduos com lesões pré-cancerígenas.
- Indivíduos que estão fazendo uso de anticoagulante.
- Indivíduos portadores ou que já portaram alguma doença estomacal complexa, como por exemplo, tumores e varizes.
Entretanto, quem definirá se a pessoa pode ou não passar pelo procedimento será o médico especialista no aparelho digestivo, juntamente com outros profissionais que estejam acompanhando o caso. Por isso, ele conduzirá uma série de exames que avaliam as condições e restrições. Assim, caso a cirurgia seja feita, pode-se esperar que corra bem e com os melhores resultados possíveis.
A cirurgia bariátrica é um tratamento efetivo para perda de peso, mas o paciente precisa fazer a sua parte. Adotar um estilo de vida saudável que ajude a manter o peso ideal é muito importante para o sucesso da cirurgia.
Manter contato com a equipe multidisciplinar que atende o paciente também é fundamental.
Apesar dos efeitos da cirurgia bariátrica de curto prazo serem bem conhecidos, ainda existem questões a serem respondidas sobre os efeitos a longo prazo na nutrição e nos sistemas corporais após a cirurgia bariátrica e Metabólica.
Com o passar do tempo, o paciente precisará monitorar suas condições nutricionais, checar se tem anemia, níveis de vitamina B12, etc.
Exames de acompanhamento devem ser feitos a cada 3 e 6 meses ou conforme necessário e depois a cada 1 ou 2 anos. O acompanhamento deve ser pelo resto da vida, mesmo já havendo alcançado a perda de peso.
Como é o pré-operatório?
Primeiro Contato
O primeiro grande passo no tratamento da obesidade é sempre tomado pelo paciente quando ele, percebendo da gravidade, ou riscos, de seu caso, procura ajuda médica.
Inicialmente o cirurgião bariátrico procura verificar o grau de obesidade de cada paciente, identificando o seu IMC, as doenças associadas, assim como os riscos próprios de cada paciente.
Entre outros questionamentos, o paciente é indagado do porque de sua opção pela cirurgia, seu conhecimento dos tipos de cirurgia existentes, o seu hábito alimentar e de exercícios físicos.
De posse da anamnese do paciente, o cirurgião bariátrico poderá explicar então os diversos tipos de cirurgias existentes para tratamento da obesidade, individualizando o caso do paciente em consulta, e indicando-lhe o melhor tipo de cirurgia para o seu caso.
Uma vez confirmada a indicação cirúrgica, exames para avaliação pré-operatória são solicitados, sendo o paciente encaminhado para avaliações nutricionais, cardiológicas, endócrinas, anestésicas, e psiquiátricas, além de outras especialidades médicas, conforme a necessidade de cada um.
Exames Pré-Operatório
Os exames pré-operatórios serão individualizados de acordo com o biotipo do paciente e a presença de doenças associadas. Entretanto, alguns exames são realizados de rotina, entre eles:
• Hemograma
• Coagulograma
• Glicemia de jejum
• Hemoglobina glicada
• Insulina sérica de jejum
• Uréia
• Creatinina
• Eletrólitos(Sódio, potássio, cálcio, ferro …)
• Colesterol total + Frações
• Triglicerídeos
• Ácido Úrico
• Proteínas Totais
• Albumina
• T3, T4, TSH
• TGO, TGP, Fosfatase alcalina, GamaGT
• Anti-HIV, Anti-HBsAg, HBsAg, Anti-HCV
• Vitamina D, Vitamina B12, ácido fólico
• Exame Comum de Urina
• Ultra-som completo do abdome
• Rx de Tórax e Rx Esôfago, estômago e duodeno
• Eletrocardiograma
Exames como eletrocardiograma de esforço, ecocardiografia, espirometria, polissonografia, densitometria óssea, endoscopia digestiva alta, biópsia hepática, exame de fezes, entre outros, serão realizados apenas em casos que houverem necessidade.
Recomendações Pré-Operatórias
Uma vez indicada a cirurgia e o paciente decidido em proceder a mesma, algumas recomendações serão realizadas a fim de otimizar a internação, o preparo físico assim como seus status psicológico pré-operatório. As medicações em uso serão ajustadas conforme o resultado dos exames pré-operatórios, recomendando-se evitar o uso de Aspirina, ou similares que contenham o mesmo, nos dias que precedem a cirurgia.
Aqueles pacientes que necessitarem o uso de eventual medicação neste período serão solicitados contato prévio.
Aos tabagistas é solicitado que deixem, ou diminuam ao máximo, o uso de tabaco a fim de diminuir as chances de complicações pulmonares no pós-operatório, assim como permitir uma melhor oxigenação dos tecidos e conseqüentemente melhor cicatrização.
Os agentes causadores de irritação gástrica, tais como álcool, café, e o próprio tabaco, devem ser evitados a fim de evitar gastrites ou úlceras no pré-operatório.
Adiciona-se o fato que os pacientes obesos freqüentemente são portadores de esteato-hepatite(hepatite desenvolvida pelo acúmulo de gordura no fígado), o que reforça ainda mais as precauções quanto ao uso de bebidas alcoólicas no período pré-operatório.
Caminhadas diárias ou hidroginástica no pré-operatório são de grande ajuda como preparo fisioterápico pré-operatório, melhorando e facilitando a respiração e circulação no período pós-operatório.
A obsessão pela higiene das diversas dobras de pele e umbigo é recomendada, pois freqüentemente estas são sítios de dermatites por fungos. Para tanto, a higiene desta áreas com sabonete neutro e manutenção das mesmas sempre bem secas já é o suficiente.
Aos pacientes que se submeterem a cirurgia videolaparoscópica (qualquer técnica) é recomendado que no dia que precede a cirurgia ingiram apenas líquidos, procurando esvaziar ao máximo o conteúdo intestinal a fim de facilitar o trans-operatório.
Como funciona no dia da cirurgia?
Internação Hospitalar
A internação ocorre segundo o horário de cirurgia previamente marcado. Quando a cirurgia tiver sido agendada pela manhã, ou no início da tarde, o paciente interna na manhã da própria cirurgia, ou, eventualmente, na noite anterior ao dia da cirurgia(nos casos mais complexos).
No caso da cirurgia ter sido agendada no final da tarde ou a noite, a internação ocorre no início da tarde, salvo os casos que necessitarem internação prévia. Pede-se aos pacientes que compareçam à recepção do Hospital no mínimo duas horas antes do horário indicado para a cirurgia, em posse de todos seus exames pré-operatórios e do termo de consentimento informado devidamente assinado. Os documentos necessários para o custeio da internação serão autorizados previamente junto aos convênios a fim de evitar transtornos no transcorrer da internação.
Preparo Pré-Operatório
Independentemente da técnica realizada, o paciente deverá realizar pelo menos 8 horas de jejum absoluto(inclusive para água), realizando sua higiene pessoal através de um prolongado banho com sabonete neutro.
Após o preenchimento dos trâmites burocráticos, o paciente, acompanhado de seus familiares, será encaminhado à recepção do bloco cirúrgico, quando será recepcionado pela enfermeira responsável. Esta solicitará que troque suas roupas por camisolas e propés próprios do hospital, e remova(para os pacientes portadores) próteses dentárias removíveis, anéis, brincos, piercings, óculos, e lentes de contato. Neste momento, é importante que o paciente guarde seus pertences em estojos próprios, confiando-os a familiares, ou os entregando a gerência do hospital.
Uma vez dentro do bloco cirúrgico, o paciente irá aguardar a visita do anestesista na sala de preparo anestésico, quando pressão sangüínea, pulso, temperatura, peso, e altura serão medidos pela enfermeira, assim como a mesma instalará uma via venosa para infusão de soro e medicações(antibióticos,…). Também será administrado, medicação para diminuição da ansiedade, permitindo que o paciente vá à sala de cirurgia com o mínimo de ansiedade possível.
Uma vez lá chegando, a equipe cirúrgica e anestésica tratará de manter a tranqüilidade do paciente, permitindo que o mesmo durma e perceba o mínimo possível sobre o ambiente cirúrgico. Uma vez induzida a anestesia, e o material posicionado, a cirurgia deverá durar entre 1 e 2 horas, dependendo do tipo de cirurgia a ser realizada.
Família e Amigos
Nestes momentos que precedem a cirurgia, é importante que os familiares e amigos presentes estejam tranqüilos a fim de propiciar ao paciente sentimento de segurança e serenidade. Estes poderão aguardar pelo término da cirurgia e informações da Equipe cirúrgica na sala de espera, na cafeteria do Hospital, ou no próprio quarto do paciente(se já tiver sido disponibilizado).
Entre a entrada do bloco cirúrgico e as informações de término por parte do cirurgião, em geral transcorrem cerca de 2-3 horas.
Uma vez a cirurgia terminada, a equipe cirúrgica imediatamente irá entrar em contato com a família, relatando o transcurso da cirurgia e como será o transcorrer da recuperação nas horas seguintes.
Após o Término da Cirurgia
Uma vez terminada a cirurgia, o paciente será encaminhado para a sala de recuperação, ou para o Centro de Tratamento Intensivo naqueles casos de doenças mórbidas concomitantes que exijam cuidados específicos.
Neste momento, o paciente possuirá aparelhos que realizam medidas da pressão sangüínea, temperatura, pulso, saturação de oxigênio, entre outros. Da mesma forma, possuirá além de via venosa instalada no pré operatório, um pequeno dreno abdominal próximo a cicatriz cirúrgica. Como rotina, não são mantidas sondas introduzidas no paciente pós-operatório. Drenos e sondas eventuais serão posicionados após a indução da anestesia, com o paciente dormindo, não percebendo as mesmas. O paciente permanece na sala de recuperação por cerca de 3-4 horas, posteriormente sendo levado ao quarto.
Ao acordar na sala de cirurgia o paciente estará respirando naturalmente, quando então as enfermeiras irão posicioná-lo na maneira mais confortável possível a fim de diminuir as dores e desconfortos do pós-operatório. Haverá reavaliações horárias nos níveis de dor, tentando propiciar ausência total de dor ao paciente.
Como é o pós-operatório?
Sua estada no hospital
O tempo de internação hospitalar varia de acordo com o tipo de cirurgia realizada. Os pacientes submetidos a cirurgia de sleeve (“estômago em mangueira”) ou “bypass” por videolaparoscopia normalmente obtém alta hospitalar após as primeiras 48-72 horas, assim que o paciente tenha condições para tal.
Entretanto aqueles submetidos a cirurgias de “bypass” gástrico do tipo Scopinaro, Capela, Higa, Wittgrove através de cirurgias não videolaparoscópicas permanecem no hospital por período mínimo de 5 dias, obtendo alta hospitalar conforme a evolução de cada um.
Uma vez no quarto, o paciente será estimulado a sair da cama e sentar na poltrona, iniciando os exercícios de fisioterapia respiratória e motora. O corpo de enfermagem continuará realizando as medidas de pressão arterial, pulso, e temperatura, assim como estará atenta para qualquer queixa de dor que venha a ocorrer. Os curativos na incisão serão realizados diariamente nos primeiros 2 dias, não necessitando mais de curativos após as primeiras 48 horas de evolução pós operatória. O dreno abdominal normalmente é retirado entre o segundo e o terceiro dia, quando o paciente recebe alta hospitalar. Exercícios respiratórios serão estimulados desde o primeiro dia de pós-operatório, assim como a introdução de dieta líquida em volumes restritos.
Como exercícios respiratórios e motores ajudam a prevenir complicações, os fisioterapeutas juntamente com a enfermagem estimularão os pacientes a realizarem respirações profundas, movimentos das pernas, entradas e saídas da cama, assim como passeios pelo quarto e corredor do hospital. A movimentação precoce, além de prevenir complicações, aumenta o ânimo dos pacientes e estimula a recuperação, permitindo um menor período de internação hospitalar. Embora desconfortos possam ocorrer no início da recuperação, tais como náuseas, vômitos, dores, perda do apetite, sensação de estufamento abdominal por gases, desânimo, …., a equipe médica e de enfermagem estará presente para minimizar estes sintomas.
No momento da alta hospitalar
O momento da alta do hospital será determinado pela equipe médica segundo a evolução de cada paciente. Antes da alta, a equipe médica e de nutricionistas conversará prolongadamente com cada paciente a fim de lhe instruir quanto ao tipo de dieta a ser seguida, medicações a serem utilizadas, programa de exercícios físicos a ser cumprido, precauções a tomar, assim como fornecer ao paciente telefones de como achar a equipe médica a qualquer momento.
Os cuidados com a ferida operatória são mínimos, consistindo na higiene diária 1 vez por dia, deixando correr sobre a incisão água com sabonete por alguns minutos, secando-a após. Além de medicações específicas a cada paciente conforme as complicações mórbidas pré-operatórias presentes, os pacientes recebem como prescrição analgésicos em comprimidos, estimulantes da motilidade gástrica e inibidores da acidez gástrica. O uso de complexos vitamínicos será prescrito por tempo indeterminado para aqueles pacientes submetidos a algum tipo de bypass gástrico(Capela, Wittgrove, Higa, ou Scopinaro), modificando o seu tipo conforme o tipo de deficiência que eventualmente venha ocorrer. Os pacientes submetidos a cirurgia de sleeve(estômago em mangueira) normalmente não necessitam uso de polivitamínios.
A partir do momento da alta hospitalar, o paciente receberá orientação para iniciar caminhadas diárias de pelo menos 20 minutos, aumentando o tempo de exercícios conforme a tolerância de cada um. Da mesma forma, lhe será orientado não fazer esforço físico através de levantamento de peso, evitando dirigir carros nos primeiros 10 dias de cirurgia.
Após a sua saída do hospital
Ao chegar em casa, o planejamento das atividades diárias é importante a fim de prevenir deslocamentos e desconfortos desnecessários, pois, em função do estresse, que o paciente foi submetido pela cirurgia e internação hospitalar, ele poderá sentir-se fraco e facilmente cansado após qualquer atividade.
As caminhadas devem ser realizadas em local que seja plano, seco, sem obstáculos que possam causar acidentes, permitindo que o paciente sinta-se bem, sem ficar muito cansado. As caminhadas incrementadas em distância e tempo a fim de que após quatro semanas o paciente possa tolerar períodos de 45-60 minutos/dia. O subir e descer escadas pode ser realizado desde a alta hospitalar, sempre com o paciente utilizando a mesma com prudência, e apoiando-se no corrimão para segurança.
Os pontos, quando intra-dérmicos, não precisam ser retirados, enquanto pontos externos, quando utilizados, são retirados em uma das consultas médicas de rotina realizadas a cada 3 semanas.
Nos seis primeiros meses de pós operatório, o paciente deverá retornar no consultório a cada 3 semanas para revisão, a fim de controle da velocidade de perda de peso do paciente, variação de exames laboratoriais, sua tolerância alimentar, assim como sua recuperação e conforto pós-operatório.
No período de recuperação pós-operatório recomenda-se ao paciente manter em sua caixa de cuidados médicos alguns pacotes de gaze, micropore, termômetro, analgésicos e anti-eméticos.
Veja também: O que pode impedir uma cirurgia bariátrica?
Como é o seguimento nutricional pós-operatório de cada cirurgia e quais as medicações utilizadas?
A dieta é líquida e pastosa conforme orientação da nutricionista durante o primeiro mês. Além das medicações próprias do paciente, este receberá prescrito:
– Bloqueadores de Bomba de Potássio ( medicações do tipo Pantoprazol, Lansoprazol, …. ) 1cp pela manhã nos primeiros 3 meses.
– Pró-cinéticos ( medicações do tipo Domperidona, Bromoprida,… ) 1cp antes do café, almoço e janta no primeiro mês.
-Novalgina gotas 60gotas via oral até 6/6horas, caso tenha dor e desconfortos.
Assista Nossa Live sobre receitas para o pós operatório de cirurgia bariátrica com a Nutricionista Clínica Juliana Teixeira
